История бариатрической хирургии
История хирургии ожирения
Бариатрическая или как ее ещё сейчас называют, метаболическая хирургия, берет свои истоки из 50-х годов прошлого столетия.
Как и любой научно-практической деятельности, бариатрической хирургии свойственны периоды подъёма и разочарований. Так высокая травматичность и частота осложнений большинства ранее выполняемых бариатрических операций всегда являлись сдерживающим моментом в практическом применении методики. Только внедрение новых технологий способствовало подъёмам бариатрической хирургии.
Именно новые современные технологии, в частности современная эндовидиохирургия и анестезиология, позволили выполнять самые сложные операции. В том числе, с относительной безопасностью операции стали выполняться и при тяжёлой сопутствующей ожирению патологии. Именно новые технологии, современное ведение таких больных продвигает этот раздел хирургии на качественно новый уровень, что является актуальным и очевидным.
При этом известно, что в бариатрической практике использование современной эндовидиохирургии стало применяться позже, чем в общей хирургии. Связано это было с тем, что бариатрические операции, особенно у лиц с МО, относятся к технически сложным вмешательствам, к тому же в общей хирургии ожирение являлось противопоказанием к применению лапароскопии.
Тем не менее, повсеместное внедрение эндовидиохирургии способствовало преодолению психологического барьера в использовании метода не только у больных с ожирением, но и у сверхтучных больных.
В настоящее время все известные новые технологии применяются в бариатрической хирургии. От первой лапароскопической бариатрической операци до применения робототехникии и являются методом выбора в современной бариатрической практике.
Первые шаги бариатрической хирургии
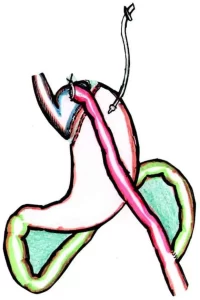
Считается, что первая бариатрическая операция (направленная на снижение массы тела), с резекцией 105 см тонкой кишки, была выполнена в 1952 году в Швеции V. Henriksson и в 1953 г. R. Varco.
Первая публикация на эту тему появилась в 1954 году и была посвящена операции еюно-илеошунтирования (ЕИШ). Эта операция получила своё распространение во второй половине 20-го века. Смысл операции сводился к созданию искусственной мальабсорбции, возникающей в результате шунтирования значительного участка тонкой кишки.
В 1963 г. H.Payne и С.DeWind выполнили операцию еюно-колоношунтирования и впервые, в 1969 году авторы опубликовали результаты наблюдений после операции ЕИШ. Авторы предложили два варианта ЕИШ, отличающиеся только типом формирования анастомоза между проксимальной частью тощей и дистальной частью подвздошной кишки. В дальнейшем, обсуждению подвергалась именно длина активно функционирующего отрезка тощей и подвздошной кишок.
В 1974 году J.C.Gazet с соавторами предлагали приспособить длину функционирующих отрезков тонкой кишки к величине массы тела, оставляя меньший участок функционирующей кишки, позже этой теме посвящались и другие публикации, однако, несмотря на предлагаемые усовершенствования и модификации, применяемые операции не приводили к уменьшению осложнений.
H.Buchwald – основоположник бариатрической хирургии
 Основоположником концепции частичного илеошунтирования (ЧИШ), целью которой являлось лечение атерогенных дислипидемий и предупреждения развития атеросклероза, являлся H.Buchwald, 1963г.Впоследствии H.Buchwald стал родоначальником бариатрической (метаболической) хирургии, который со своими коллегами J.J. Coyle, R.Varco в 1978 году оценили положительное влияние бариатрических операций на углеводный, липидный обмены. Ими была определена первая концепция бариатрической хирургии, звучавшей как «хирургическое управление нормальным органом или системой с целью достижения биологического результата — улучшения здоровья»
Основоположником концепции частичного илеошунтирования (ЧИШ), целью которой являлось лечение атерогенных дислипидемий и предупреждения развития атеросклероза, являлся H.Buchwald, 1963г.Впоследствии H.Buchwald стал родоначальником бариатрической (метаболической) хирургии, который со своими коллегами J.J. Coyle, R.Varco в 1978 году оценили положительное влияние бариатрических операций на углеводный, липидный обмены. Ими была определена первая концепция бариатрической хирургии, звучавшей как «хирургическое управление нормальным органом или системой с целью достижения биологического результата — улучшения здоровья»Бариатрическая хирургия в СССР
 В СССР, впоследствии России, такие отечественные хирурги как В.С.Савельев, В.А.Петухов, Л.В.Лебедев, Ю.И.Седлецкий и др. стали широко применять операции ЕИШ и ЧИШ.
В СССР, впоследствии России, такие отечественные хирурги как В.С.Савельев, В.А.Петухов, Л.В.Лебедев, Ю.И.Седлецкий и др. стали широко применять операции ЕИШ и ЧИШ.
Опыт кафедры факультетской хирургии ПМосквеГМУ им. акад. И.П.Павлова в бариатрической хирургии большой. Данной проблемой начали заниматься с 70-х годов 20 века, вначале под руководством проф. Лебедева Л.В. (лечение МО, атеросклероза и др.) (Седлецкий Ю.И., Мирчук К.К. Гостевской А.А.) а с 1992 года, под руководством профессора Седова В.М. традиции продолжились (Мирчук К.К. Гостевской А.А., Фишман М.Б. и др.).
С 2004 года в клинике факультетской хирургии стали применяться современные технологии и качественно новый подход к проблеме. В клинике одними из первых в стране внедрены в практику все современные бариатрические операции и процедуры (В.М.Седов, М.Б.Фишман).
Дальнейшее развитие бариатрической хирургии
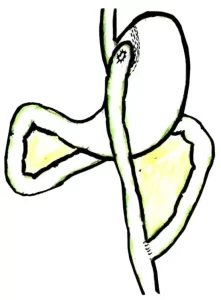
Мальабсорбтивные операции сопровождались множеством осложнений и негативных последствий, в связи с чем стали широко разрабатываться новые подходы, модификации и усовершенствовались имеющиеся методики. Для профилактики развития «синдрома слепой кишки» накладывали анастомоз между слепой петлей и желчным пузырем (D.Hallberg, U.Holmgren 1979, F.Eriksson 1981), отсекали «слепую петлю» в области устья и дренировали ее в желудок (G.M.Cleator, 1982), применялось множество других усовершенствований, тем не менее ситуация радикально не менялась.
К концу 80-х годов прошлого столетия большинство зарубежных и отечественных хирургов отказалось от выполнения мальабсорбтивных операций и сейчас имеют только исторический интерес.
На смену шунтирующим кишечник операциям пришли рестриктивные (гастроограничительные) вмешательства на желудке.
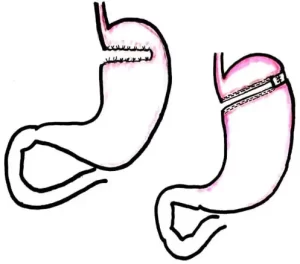
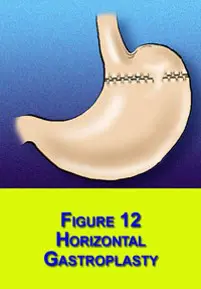
В 70-х годах прошлого столетия появилась новая в бариатрической хирургии концепция горизонтальной гастропластики (ГГП). Е.Mason предложил пересекать желудок в поперечном направлении,
C.Gоmez в 1976 г. укреплял марлексной полоской выход из желудка.
W.Pace 1979 г. формировал соустье ближе к средине желудка и др.
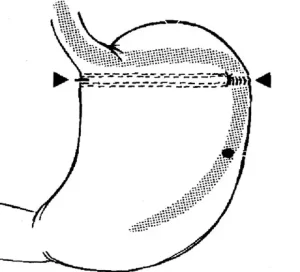
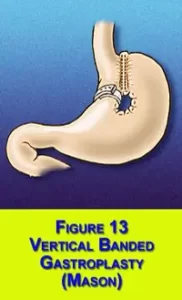
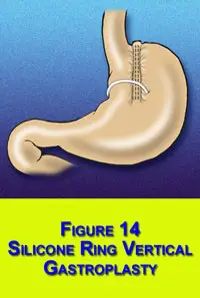
Впоследствии, все операции ГГП признаны низко эффективными и в 80-х годах прошлого столетия была предложена операция вертикальной гастропластики (ВГП). Наибольшую популярность получила модификация Е.Mason, при которой использовался циркулярный сшивающий аппарат, с укреплением соустья полипропиленовой сеткой.
В конце этого десятилетия ВГП стала «золотым стандартом» в США и в 1991 г. Национальным Институтом Здоровья эта операция была рекомендована в качестве лечения морбидного ожирения.
Тем не менее, после получения отдалённых результатов, в которых отмечалось снижение эффективности операции за счет растяжения сформированного «маленького желудочка», различных осложнений, отношение к ВГП вновь изменилось.
Впоследствии акцент исследований стал смещаться в сторону разработки различных устройств и бандажей, позволяющих ограничить поступление в желудок питательных веществ.
История развития регулируемого бандажирования желудка
До получения современного бандажа прошло немногим более 18 лет. Современная операция ЛРБЖ прошла длительный этап своего развития.
Так в 1974 г. L.Wilkinson стал проводить эксперименты на собаках, он же в 1978 стал применил синтетическую обертку (марлекс) с целью противодействия к растягиванию.
В 1980 году M.Molina (США) и в 1981 K.Kolle, L.Bo (Норвегия) в качестве манжетки стали использовать дакрон. В СССР в 1984 году Н.М. Кузин стал применять в качестве манжетки фторлавсановый сосудистый протез.
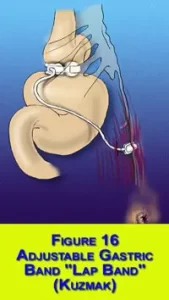
В 1983 году L.Kuzmak (США) предложил использовать силиконовый бандаж (кольцо с манжеткой), ставшим прообразом системы «Lap Band» (США),
а K.Kolle применил оригинальную методику бандажирования желудка. В 1985 году P.Forsell, D.Hallberg (Швеция) стали изучать возможность применения регулируемого бандажа, прослужившего прообразом современной системы (Swedish Band) и впоследствии автором были изложены осложнения, связанные с этой же системой.
В 1993 году M.Belachew впервые лапароскопически установил регулируемый бандаж. По мнению большинства авторов, возможность регуляции диаметра гастро-гастрального соустья является основным преимуществом такого типа операций, однако оценка отдалённых результатов этой операции весьма противоречива, описаны множество осложнений. При этом, операция ЛРБЖ все ещё остаётся часто применяемым методом лечения, что связано с известными преимуществами технологии.
До 2007 года регулируемые бандажи желудка (Heliogast и Midband) были доступны только за пределами США и не были утверждены, а после 2007 года FDA одобрило все виды бандажей желудка. В 2011 году FDA США одобрил расширение показаний для использования бандажирования желудка пациентам с ИМТ от 30 до 35 кг/м2, которые имеют хотя бы одно, связанное с ожирением клиническое состояние (АГ, СД 2, НТГ).
В США операция ЛРБЖ является наиболее частой бариатрической операцией и в настоящее время «конкурирует» по частоте применения с желудочным шунтированием.
Кроме этого операция ЛРБЖ уже рутинно применяется в качестве лечения подростков в целью снижения массы тела.
Наряду с ЛРБЖ в 1998 году V.Cigaina, R.Greenstein впервые применили лапапароскопическую имплантацию устройства для электростимуляции желудка. Это устройство (VBLOC therapy) основывалось на принципе электростимуляции блуждающих нервов.
Считалось, что такое воздействие приведёт к ощущению переполнения в желудке, замедлению эвакуации из него и нарушению высвобождения ферментов, однако однозначных результатов в литературе пока не представлено.
История развития операции желудочного шунтирования
По одним литературным источникам считается, что «новая эра в бариатрии» началась в 1993 году, с выполнения первой лапароскопической бариатрической операции — ВГП, по другим указывается, что первой лапароскопической бариатрической операцией была ЛРБЖ, выполненная A.Catоna в 1992 году, а выполнение современной операции ЛРБЖ с имплантацией регулируемой системы LapBand относится к M.Belachew в 1993 г.
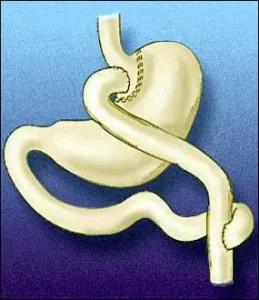
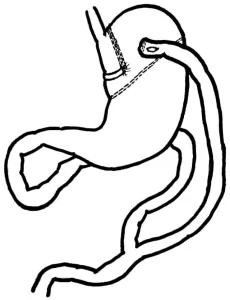
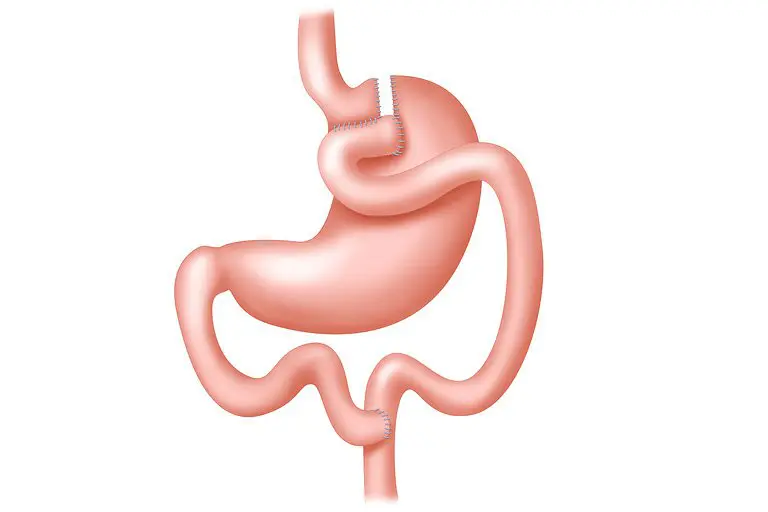
Параллельно операциям, выполняемым только на желудке, применялись комбинированные операции. Широкое развитие получила операция желудочного шунтирования (ЖШ). Эта операция была предложена ещё в 1966 году E.Mason, считающийся «отцом хирургии ожирения».
В 1965 –1966 годах Е.Mason и С.Ito в Университете Iowa провели экспериментальную серию операций ЖШ, которую первоначально планировали применять в качестве альтернативы резекции желудка по Бильрот 2 при язвенной болезни 12 перстной кишки. Более широко операция стала применяться с 1977 года, после внедрения в практику сшивающих аппаратов. Впоследствии операция многократно модифицировалась.
Для предупреждения биллиардного рефлюкса W.O.Griffen с соавторами использовали петлю, выключенную по Ру с формированием “маленького желудочка” в объёме 100 мл и диаметром анастомоза 2 см.
В 1979 году Miller и Goodman предложили полностью пересекать желудок, разделяя его на 2 части.
Для увеличения надёжности скрепочного шва в 1984 году J.Linner стал укрывать линию анастомоза силиконовой трубкой, затем полоской из сухожилия белой линии живота.
В этом же году J.Linner с соавторами применили дистальную гастростомию (на отключённую часть желудка). H.Sugerman предложил укреплять анастомоз 3-кратным наложением двурядного шва, K.Jones использовал 2-кратную аппликацию 4-рядного шва.
В 1986 году P.Salmon предложил дополнить ранее выполненную ВГП шунтированием.
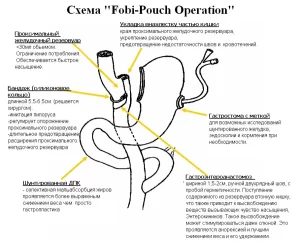
В 1986 М.Fobi с соавторами предложили трансформировать ВГП в ЖШ, пересекая желудок ниже манжетки.
В 1989 они же применили еюнальную интерпозицию, дистальное шунтирование и с 1992 года эта модификация стала выполняться как первичная операция (Fobi pouch).
В 1992 Mac’Lean применили вертикальное ЖШ с рассечением желудка.
В 90-х годах прошлого столетия для наложения гастроеюнального анастомоза (ГЭА) стал применяться линейный сшивающий аппарат.
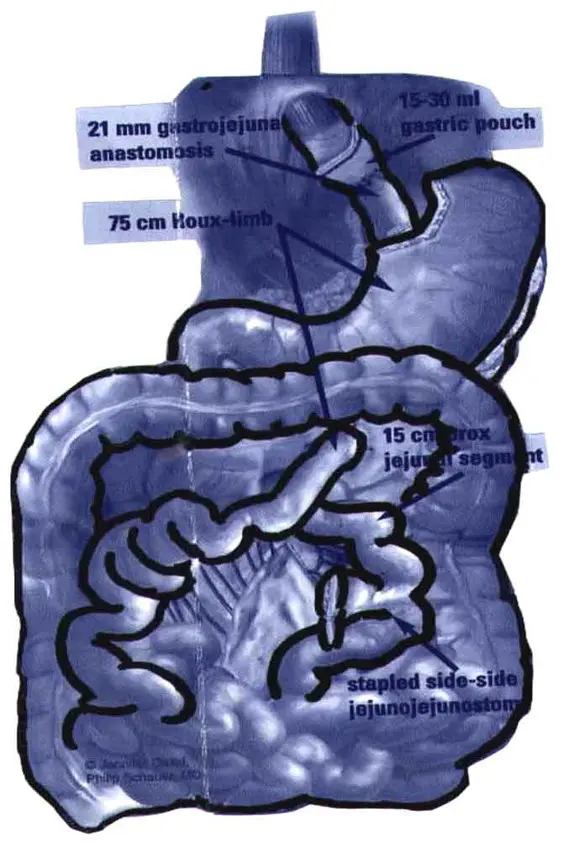
Лапароскопический вариант желудочного шунтирования (ЛЖШ) впервые был выполнен в 1993 году Wittgrove A.C. Особенностями операции явилось формирование маленького желудочка в объёме до 15 мл, полное пересечение желудка, длина петли по Ру составляла 75 см и петля проводилась позади ободочной кишки, позади желудка, с наложением ГЭА длиною 12 мм.
В настоящее время данная операция является основой для выполнения ЛЖШ, обладающей высокой эффективностью относительно лечения основных составляющих МС.
Эта операция, по настоящее время считается «золотым стандартом» бариатрической хирургии в США и других странах. Самым большим опытом ее выполнения в России обладают Феденко В.Ю. и Евдошенко В.В.
Последние годы стала применятся операция мини-гастро шунтирование.
В России наибольший опыт мини-желудочного шунтирования имеют Цветков Б.Ю., Соловьева М.О., Фишман М.Б.
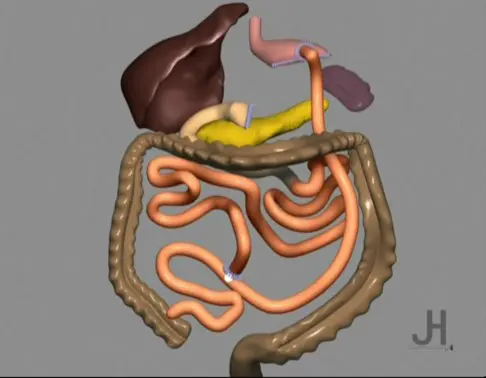
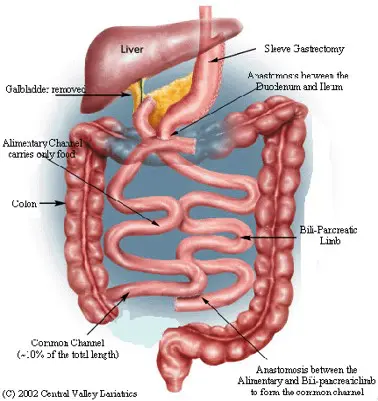
История развития операции билиопанкреатического шунтирования
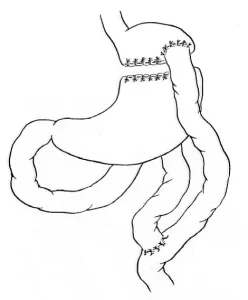
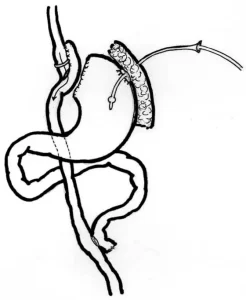
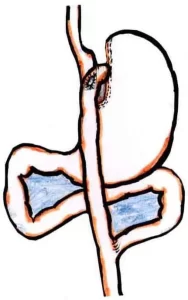
Другой комбинированной операцией является операция N. Scopinaro (билиопанкреатическое шунтирование (БПШ), предложенная в 1976 году, как альтернатива операции ЕИШ.
По мнению автора и других единомышленников эта операция, в первую очередь, должна рассматриваться как мальабсорбтивная, однако операция сопровождается рядом отрицательных эффектов и осложнений, что побудило в 1988 г. D.S. Hess и D.W. Hess впервые представить модифицированное БПШ.
В 1993 г. P. Marceau с соавторами уже представили первые результаты применения этой операции, известной как билиопанкреатическое шунтирование с выключением двенадцатиперстной кишки «BPD DS».
При этой операции выполнялась трубчатая резекция желудка c формированием общей петли длиною 100 см.
Первая лапароскопическая операция БПШ (ЛБПШ) выполнено в 2000 году M.Gagner (США), А.Baltasar (Испания) и в 2007 (Россия) М.Б.Фишманом.
Операции характерна самая высокая эффективность в воздействии на все основные составляющие МС.
Однако БПШ (ЛБПШ) сопровождается рядом отрицательных эффектов, требует пожизненного применения минеральных и витаминных добавок, стационарной коррекции развившихся дефицитов, вплоть до выполнения повторной операции с удлинением общей петли, что ограничивает её в применении.
Устройство EndoBarrier
В 2007 году впервые применена другая малоинвазивная технология – эндоскопическая имплантация в 12 перстную кишку и начальные отделы тощей кишки устройства, называемого EndoBarrier.
Устройство имитирует операцию по выключению из пассажа пищи через 12 перстную кишку, устанавливается только на 3 месяца, что нивелирует долгосрочный эффект.
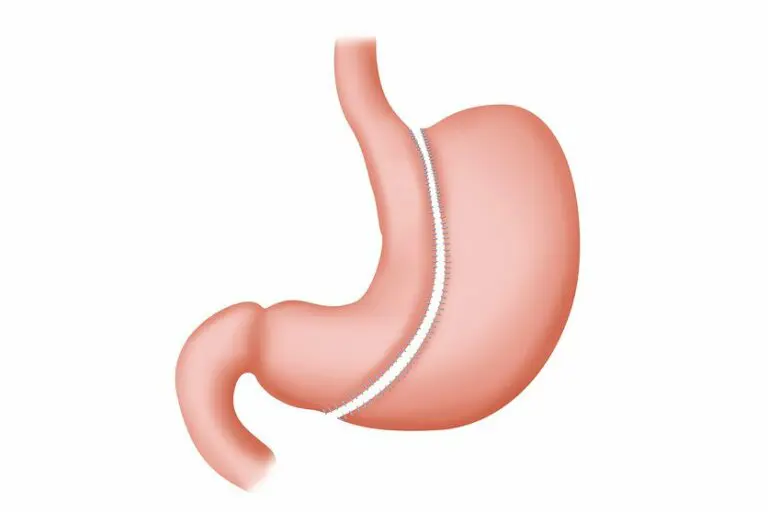
История операции продольной резекции желудка
Операция ЛБПШ является технически достаточно сложным хирургическим вмешательством. Включает в себя продольную резекцию желудка и реконструкцию тонкого кишечника, что нередко приводит к описанным выше рискам и осложнениям в раннем и позднем послеоперационном периоде.
В связи с этим, с целью снижения рисков, в качестве этапного лечения, была предложена операция продольной резекции желудка (ПРЖ).
В таких случаях операция ЛПРЖ (ПРЖ) выполняется в качестве первого этапа лечения. После снижения МТ операция дополнялась кишечным этапом.
В последнее десятилетие “популярной” и широко применяемой в бариатрии стала операция ЛПРЖ.
Как самостоятельная бариатрическая операция рукавная гастропластика по некоторым данным применяется с 2004 года. однако имеются данные, что она впервые выполнена в 1999 году в США и в 2000 – в Испании
Операции свойственна высокая эффективность, что, в первую очередь, связывают с удалением Грелин-продуцируемой зоны.
Грелин считается гормоном голода и продуцируется P/D1 клетками дна желудка и поджелудочной железы. Во время операции ЛПРЖ как раз и удаляется большая часть желудка с этой зоной.
Применение операции ЛПРЖ изначально была весьма положительно воспринято хирургическим обществом. Публиковались самые восхищённые результаты применения метода. После появления в литературе отдаленных результатов отношение к операции стали меняться. Некоторые авторы призывали считать операцию временной, этапной. Стали описыватся осложнения и негативные последствия, связанные с операцией ЛПРЖ.
После публикации результатов мета-анализов появились предложения по техническим аспектам операции, позволяющим снизить негативные последствия. В настоящее время представления об операции приобрели более четкие границы и на сегодняшний день операция является одним из самых популярных бариатрических вмешательств.
Бесплатная консультация со специалистом клиники

Мицинская Александра Игоревна
К.М.Н. Врач-хирург. Бариатрический хирург.
Ассистент, РНИМУ Пирогова